Синдром грушевидной мышцы — это симптомокомплекс, возникающий при компрессии седалищного нерва в подгрушевидном отверстии. Клинически характеризуется болями ягодично-крестцовой локализации и по ходу поражённого нерва, расстройством чувствительности, периферическим парезом стопы. В диагностике основная роль принадлежит специфическим клиническим симптомам, новокаиновой пробе, дополнительно проводятся рентгенологические, ультразвуковые, томографические исследования. Лечение включает фармакотерапию, физиотерапию, остеопатические и мануальные методики, кинезиотерапию. При малой эффективности консервативных методов показано хирургическое лечение.
Общие сведения
Предположение об участии грушевидной мышцы в возникновении невропатии седалищного нерва было выдвинуто давно. В 1937 году немецкий врач Фрейберг подробно изучил данный синдром и предложил его хирургическое лечение — пересечение мышечных волокон. По механизму своего развития синдром грушевидной мышцы (СГМ) относится к туннельным компрессионно-ишемическим невропатиям. Точные данные по распространённости заболевания в литературе не приведены. Синдром возникает у 50% пациентов с дискогенным поясничным радикулитом. 80% случаев СГМ является вторичным, не связан с непосредственным поражением грушевидной мышцы, а обусловлен её рефлекторным тоническим сокращением вследствие иных патологических процессов.
Синдром грушевидной мышцы
Причины СГМ
В основе заболевания лежат патологические изменения грушевидной мышцы: спазм, повреждение, воспаление, фиброзирование, увеличение объёма. Иногда встречается ятрогенная этиология, связанная с внутримышечными инъекциями в ягодичную область, в ряде случаев приводящими к образованию инфильтрата, крайне редко — внутримышечного абсцесса. Основными этиофакторами СГМ выступают:
- Вертеброгенная патология. Поясничный остеохондроз, спондилоартроз, межпозвоночная грыжа поясничного отдела, опухоли позвоночника, экстрамедуллярные спинальные опухоли протекают с раздражением спинальных корешков и волокон крестцового сплетения, иннервирующих грушевидную мышцу. Результатом становится её рефлекторный спазм.
- Травматические повреждения. Возможно непосредственное травмирование (надрыв) мышечных волокон, их перерастяжение вследствие смещения тазовых костей при ушибах и переломах таза. В последующем развивается фиброз, мышца укорачивается и утолщается. СГМ может быть обусловлен формированием посттравматической гематомы данной области.
- Мышечная перегрузка. Наблюдается при длительном вынужденном положении тазово-подвздошного сегмента в связи с трудовой деятельностью, некорректной фиксацией при лечении переломов. Повышенная нагрузка на грушевидную мышцу возникает, если пациент старается принять анталгическую позу при корешковом синдроме. Перегрузка возможна при чрезмерных тренировках в беговых видах спорта, тяжёлой атлетике.
- Воспалительные процессы. Миозит, поражающий грушевидную мышцу, — достаточно редкое явление. Чаще синдром обусловлен рефлекторным спазмированием, возникающим на фоне сакроилеита, воспалительных заболеваний органов малого таза (цистита, простатита, аденомы простаты, аднексита, эндометриоза, миомы матки).
- Асимметрия таза. Формируется при сколиозе, укорочении нижней конечности, неправильно сросшемся переломе тазовых костей, патологии тазобедренного сустава. В результате грушевидная мышца подвергается повышенной нагрузке и перерастяжению.
- Онкопатология. Опухолевые процессы проксимального отдела бедренной кости, крестцовой области обуславливают изменения взаиморасположения анатомических структур, в результате которых страдает грушевидная мышца. Неоплазии тазовой локализации выступают причиной рефлекторного мышечного спазма.
- Ампутация бедра. СГМ у пациента с ампутированным бедром был описан в 1944 году. Идущая от культи афферентная импульсация рефлекторно вводит грушевидную мышцу в перманентное спастическое состояние, обуславливающее наличие фантомных болей.
Патогенез
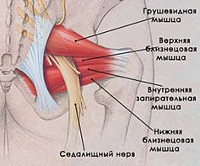
Грушевидная мышца крепится широким концом к крестцу, узким — к большому вертелу бедренной кости. Она обеспечивает отведение и наружную ротацию бедра. Проходя через большое седалищное отверстие, грушевидная мышца формирует щелевидное подгрушевидное отверстие, ограниченное снизу крестцово-бугристой связкой. Через него из малого таза выходят седалищный, нижний ягодичный, половой и задний кожный нервы, а также проходят нижние ягодичные артерии и вены. В 10% случаев седалищный нерв идёт сквозь толщу мышечных волокон.
Обусловленное различными этиофакторами стойкое тоническое сокращение сопровождается утолщением грушевидной мышцы, что приводит к значительному уменьшению размеров подгрушевидного отверстия. Результатом является сдавление проходящих в отверстии нервов и сосудов. В первую очередь страдает наиболее крупный седалищный нерв. Компрессия сосудов обуславливает ухудшение кровоснабжения нервного ствола, что выступает дополнительной патогенетической составляющей ишиалгии.
Классификация
Синдром грушевидной мышцы не отличается клиническим многообразием или наличием различных вариантов течения. Применяемая в практической неврологии классификация основана на этиологическом принципе, понимание которого играет ведущую роль в планировании лечения. Соответственно этиологии синдром подразделяют на 2 основные формы:
- Первичный. Обусловлен непосредственным поражением самой мышцы. К первичным формам относят СГМ на фоне миозита, физического перенапряжения, травм.
- Вторичный. Возникает как результат длительной патологической импульсации из области поясничного или крестцового отдела позвоночника, малого таза, крестцово-подвздошного сочленения. Формируется при заболеваниях, опухолях позвоночника, тазовых органов, тазобедренного сустава.
Симптомы СГМ
У 70% пациентов заболевание манифестирует болью в ягодично-крестцовой зоне. Болевые ощущения имеют постоянный, тянущий, ноющий характер, возможны тягостные мозжащие боли. Болевой синдром усиливается при ходьбе, приведении бедра, приседании, попытке положить одну ногу сверху другой. Небольшое разведение ног в горизонтальном положении или сидя уменьшает боль. В последующем присоединяется ишиалгия — боль по ходу седалищного нерва. На фоне постоянной мозжащей боли по задней поверхности бедра возникают прострелы — интенсивные болевые импульсы, идущие от ягодицы до стопы. В зоне локализации боли наблюдается гипестезия (понижение болевой чувствительности) и парестезии (жжение, покалывание, ощущение ползания мурашек).
Характерно снижение силы мышц голени и стопы. В тяжёлых случаях, при тотальном сдавлении волокон седалищного нерва, выраженный парез приводит к появлению «болтающейся» стопы. Сосудистая компрессия обуславливает синдром перемежающейся хромоты — появление при ходьбе боли в икроножной мышце, вынуждающей больного сделать остановку. Симптомами сосудистых нарушений выступают также бледная окраска кожи стопы, понижение местной температуры и онемение пальцев.
Осложнения
Постоянный изматывающий болевой синдром ограничивает трудоспособность больного, провоцирует нарушение сна, повышенную утомляемость, эмоциональную лабильность. Периферический парез стопы и голени протекает с мышечной атрофией. Длительное течение заболевания приводит к необратимым атрофическим изменениям в мышцах с формированием стойкого пареза, приводящего к инвалидности пациента. В некоторых случаях отмечается вторичный спазм мускулатуры тазового дна, сопровождающийся затруднением, дискомфортом при мочеиспускании и дефекации, у женщин — диспареунией.
Диагностика
Трудности клинической диагностики обусловлены сходством симптоматики с седалищной нейропатией, глубоким залеганием грушевидной мышцы. В повседневной врачебной практике основная диагностическая роль принадлежит клиническим тестам. Базовыми составляющими в постановке диагноза являются:
- Осмотр невролога. Определяет болезненность пальпации верхнемедиальной поверхности большого вертела и крестцово-подвздошного соединения. Боль провоцируется целым рядом тестов: активной внутренней ротацией согнутого бедра (симптом Фрайберга), попыткой поднимания колена в положении лёжа на здоровом боку (симптом Битти), пассивным поворотом бедра внутрь (синдром Бонне-Бобровниковой), наклоном туловища вперед с прямыми ногами (симптом Миркина).
- Проба с новокаином. Инъекцию новокаина производят в толщу грушевидной мышцы. Выраженное уменьшение боли в течение 2-3 минут после инъекции подтверждает диагноз.
- Инструментальные обследования. Оценка состояния мышц нижней конечности и проводимости седалищного нерва осуществляется при помощи электронейрографии. По показаниям для выявления тазовой асимметрии, онкопатологии, травматических повреждений проводится рентгенография костей таза, КТ и МРТ позвоночника, УЗИ органов малого таза.
В ходе диагностики может потребоваться консультация вертебролога, онколога, уролога, гинеколога. Дифференциальная диагностика СГМ проводится с корешковым синдромом при межпозвоночной грыже поясничного отдела, пояснично-крестцовым плекситом, дисметаболическим, токсическим поражением седалищного нерва. Перемежающаяся хромота требует дифдиагностики от сосудистых заболеваний: облитерирующего атеросклероза, облитерирующего эндартериита нижних конечностей.
Лечение СГМ
У большинства больных результативна консервативная терапия, представляющая собой комбинацию фармакотерапии и немедикаментозных способов лечения. При наличии причинных факторов (опухоли, асимметрии таза, воспалительных заболеваний) необходимо их устранение. Хирургическая операция по рассечению грушевидной мышцы и невролизу участка седалищного нерва проводится при неэффективности консервативных методик в случаях, когда синдром протекает с грубым парезом стопы. Основными составляющими консервативной терапии являются:
- Купирование болевого синдрома. Из медикаментозных препаратов используются анальгетики, нестероидные противовоспалительные. Наиболее эффективно введение местных анальгетиков и глюкокортикостероидов в виде лечебных блокад. Противовоспалительным действием обладают некоторые физиопроцедуры: УВЧ-терапия, ультрафонофорез гидрокортизона, магнитотерапия. Обезболивающий эффект оказывают сеансы иглоукалывания, компрессы с димексидом.
- Снятие мышечного спазма. Медикаментозно достигается при помощи назначения миорелаксантов. Хороший результат даёт применение расслабляющего массажа ягодично-крестцовой области, постизометрической релаксации, миофасциального рилизинга.
- Кинезиотерапия. Направлена на восстановление нормального двигательного паттерна. Правильное последовательное включение различных мышечных групп в движение обеспечивает адекватную нагрузку на поражённую область, способствует её скорейшему восстановлению и предупреждает возникновение рецидивов.
Прогноз и профилактика
В большинстве случаев при условии комплексной терапии синдром имеет благоприятный прогноз. Эффективность хирургического лечения достигает 85%, однако после него возможны рецидивы. Без корректного лечения на протяжении года развивается стойкий парез стопы. Первичная профилактика СГМ заключается в предупреждении мышечных перегрузок, травматических повреждений, остеохондроза позвоночника. Важное значение имеет своевременное выявление и лечение вертеброгенных заболеваний, патологии полости малого таза. Вторичная профилактика направлена на предотвращение рецидивов, осуществляется путём кинезиотерапии, регулярных занятий ЛФК, исключения чрезмерных физических нагрузок.
Синдром грушевидной мышцы: миф и реальность
Грушевидная мышца. Строение и функции
Грушевидная мышца по форме напоминает равнобедренный треугольник. Широкой своей частью эта мышца крепится к внутренней поверхности крестца и выходит из таза через большое седалищное отверстие. Грушевидная мышца занимает не все седалищное отверстие, выше через него выходят верхние ягодичные артерия и нерв, а ниже — нижняя ягодичная артерия и седалищный нерв. Ближе к тазобедренному суставу переходит в сухожилие и крепится к бедренной кости. Снаружи она покрыта большой ягодичной мышцей. Располагается в довольно неблагоприятных физиологических условиях: плотно прилегает ко всем располагающимся рядом анатомическим структурам, и не может не испытывать их влияния. Иннервируется из крестцового сплетения нервными корешками S1-S2. Питание получает из нижней ягодичной, запирательной и внутренней половой артерий. Основные функции грушевидной мышцы — поворот бедра кнаружи с незначительным отведением в сторону, фиксация тазобедренного сустава.
При нарушении в мышце редко возникают дистрофические изменения, чаще встречаются контрактуры и миотонические явления. Все неприятные ощущения при этом синдроме связаны с ущемлением воспаленной и спазмированной грушевидной мышцей седалищного нерва, полового нерва, заднего кожного нерва бедра, нижнего ягодичного нерва, ягодичной артерии и сосудов седалищного нерва.
Болевой синдром локализуется в ягодичной области, может распространяться в паховую область, верхнюю часть бедра, и даже в голень. Ноющая, тянущая, боль может возникать в ягодице, крестцово-подвздошном и тазобедренном суставах. Она усиливается при ходьбе, в длительном положении стоя, при приведении бедра. Боль несколько стихает в положении лежа и сидя с разведенными ногами.
При компрессии седалищного нерва и его сосудов боль имеет ярко выраженный вегетативный характер: возникают ощущения зябкости, жжения, одеревенения. Возможны кратковременные спазмы сосудов ноги, приводящие к перемежающейся хромоте — пациент вынужден при ходьбе останавливаться, садиться или ложиться; кожа ноги бледнеет; после отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ.
Нередко тоническое напряжение грушевидной мышцы сочетается с подобным состоянием других мышц тазового дна. При синдроме грушевидной мышцы почти всегда есть легкие сфинктерные нарушения: небольшая пауза перед началом мочеиспускания.
Причины возникновения
Миф №1 Цитата из уважаемого ресурса: «Многие считают, что это (возникновение синдрома грушевидной мышцы) происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости». — Да, причина возникновения боли, определенно в этом, но причина возникновения синдрома в том ЧТО вызвало болезненное сокращение и воспаление в грушевидной мышце.
Причин возникновения столь неприятного состояния довольно много:
- Первичное нарушение грушевидной мышцы (например, при неудачной иньекции с проколом грушевидной мышцы)
- Воспалительные явления в тазобедренном суставе (например, при коксартрозе)
- Заболевания органов малого таза (моче-половая система)
- Проблемы в крестцово-подвздошном сочленении и крестце (травмы, новообразования)
- Ущемление спинномозговых корешков поясничного и крестцового отделов позвоночника
- Истинное воспаление седалищного нерва (встречается довольно редко)
Вопреки расхожему мнению, внешние факторы не имеют сильного влияния на грушевидную мышцу: от ударов и низких температур она защищена большой ягодичной мышцей.
Диагностика при синдроме грушевидной мышцы
Для распознания синдрома грушевидной мышцы используются такие методы как:
- Определенные мануальные тесты
- Неврологические тесты
- Инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов
Распознать синдром грушевидной мышцы не составляет большого труда, намного сложнее, но абсолютно необходимо выяснить его истинную причину. То, что синдром грушевидной мышцы может быть конечным диагнозом — очередной миф.
Исследование самой грушевидной мышцы может быть затруднено, поэтому если нет указаний на ее повреждения, ее исследуют в последнюю очередь.
При подтверждении синдрома грушевидной мышцы исследование начинают с МРТ поясничного отдела позвоночника и УЗИ органов малого таза. Затем может быть проведено рентгенологическое исследование тазобедренного сустава, для возможного выявления коксартроза на ранней стадии.
Лечение при синдроме грушевидной мышцы
Миф №3 — Грушевидную мышцу нужно лечить.
Классическими методами лечения грушевидной мышцы считаются растяжение и массаж мышцы, воздействие согревающими физиопроцедурами — и это очередное заблуждение. Эти процедуры помогают снять боль лишь на какое-то время, а физиопроцедуры при воспалительном процессе даже противопоказаны.
Приемы мануальной терапии, направленные на мобилизацию пораженного позвоночного двигательного сегмента, также помогают снять боль и частично восстановить кровоток и иннервацию грушевидной мышцы, но если истинная причина в межпозвонковой грыже поясничного отдела позвоночника больших размеров, то любая даже самая щадящая мануальная терапия может быть опасна.
Гимнастические упражнения направленные на растяжение грушевидной мышцы, также не избавят от причины. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз.
Возможно назначение негормональных противововпалительных препаратов и миорелаксантов, обладающих анальгетическими свойствами, но и они не избавят от боли надолго.
Предлагают поочередно проводить новокаиновую блокаду нервного корешка и новокаинизацию грушевидной мышцы с одновременным расслаблением мышц ягодичной области при помощи массажа. Но и это будет только временная мера.
Миф №4 — Ботокс. Токсин ботулинический, широко используется в косметологии, с недавних времен используется при лечении миофасциальных болевых синдромах, является нейротоксином. Временно подавляет нервно-мышечное проведение, тем самым способствует снижению боли и расслабляет спазмированную мышцу.
Реальность состоит в том, что все эти меры не могут считаться лечением синдрома грушевидной мышцы. Они лишь помогают в определенной мере снять боль до того момента, пока не будет выяснена истинная причина возникновения синдрома и не начнется ее устранение.
Избавляться надо не от боли, а от причины ее вызвавшей.
Записаться на прием к главврачу вертеброневрологу нашей клиники вы можете по телефонам 8 (903)722-62-21, 8 (499) 610-02-10 или оставив заявку на нашем сайте.
Три причины записаться к главврачу вертеброневрологу
Описание патологии. Причины синдрома грушевидной мышцы
Если у вас болит ягодица или бедро, или сразу — и то, и другое — это ещё не значит, что у вас синдром грушевидной мышцы.
Мышцы таза. Грушевидная мышца.
Вокруг синдрома грушевидной мышцы сложилась парадоксальная ситуация. С одной стороны — этот синдром считается самой распространённой туннельной невропатией, о нём давно и хорошо всё известно, а его изучение включено в базовую программу подготовки врачей неврологов во всех медицинских вузах страны. Но, с другой стороны — синдром грушевидной мышцы продолжают регулярно путать с другими болевыми синдромами этой части тела.
Понимая причины и механизмы болезни — поймём, как её устранить.
Существует классификация, которая делит причины синдрома грушевидной мышцы на первичные-вторичные, вертеброгенные-невертеброгенные, локальные-нелокальные и т.д. Не перегружая вас медицинскими терминами — коротко и понятно, опишем суть этих причин, а чуть ниже расскажем о взаимосвязи синдрома грушевидной мышцы с позвоночником, грыжей диска и корешковым синдромом.
Первичной причиной синдрома грушевидной мышцы считается миофасциальный синдром.
Вторичной причиной — заболевания крестцово-подвздошного сочленения, гинекологические, урологические и проктологические болезни или, как их ещё называют — заболевания малого таза.
Мануальная терапия успешно справляется, как с первичными, так и с вторичными синдромами грушевидной мышцы. Однако лечение вторичных — это, в большей степени, удел профильных врачей — ревматологов, гинекологов, урологов или проктологов. Судите сами. Вторичный синдром грушевидной мышцы возникает на фоне длительно существующей патологии малого таза. Ключевое слово — «длительно». За это время у пациента формируется подсознательная установка воспринимать любой симптом в области ягодиц, таза или бёдер, как очередное проявление своей болезни. Поэтому боль грушевидной мышцы он тоже расценит именно так и, отчасти, будет прав. И как он поступит? Правильно — он обратится к своему лечащему врачу — ревматологу, гинекологу, урологу или проктологу, а тот, скорее всего, тоже расценит боль, как обострение патологии малого таза и, машинально, приступит к лечению. К счастью, такой подход, хотя и оставляет вторичный грушевидный синдром без прямого лечения, но часто даёт положительный результат за счёт воздействия на первопричину. И, лишь, когда лечение первопричины не снимает проблему — а это бывает в запущенных случаях вторичного синдрома грушевидной мышцы — ревматолог, гинеколог, уролог или проктолог направляют пациента к мануальному терапевту, чтобы общими усилиями победить болезнь. Вот почему пациенты с вторичным синдромом грушевидной мышцы редко попадают к мануальному терапевту напрямую. Они сначала обращаются к своему «привычному» врачу: ревматологу, гинекологу, урологу или проктологу.
Отсюда следуют два вывода.
- Не запускайте ни одной болезни. Это чревато не только усугублением самой патологии, но и порождением новых проблем.
- Если вы не страдаете сложной затяжной патологией малого таза, но при этом, вы считаете, что ваша боль — это синдром грушевидной мышцы, значит, это не вторичный, а первичный синдром. Следовательно, можете сразу обращаться к мануальному терапевту, который во всём разберётся. И ещё: никогда не ставьте диагноз сами себе и не занимайтесь самолечением. Оставьте решение этих вопросов врачам — это их компетенция. А вам нужно, всего лишь, найти опытного доктора.
При выборе клиники — главное — попасть к опытному и знающему врачу.
Первичные причины синдрома грушевидной мышцы — это, чаще всего, миофасциальный синдром. Миофасциальный синдром- это болезнь, при которой в мышцах появляются небольшие участки напряжения, называемые триггерными точками. При активации этих точек возникает боль, которая может ощущаться не только там, где находится сама триггерная точка, но и в других местах. Это называется — отражённая боль. Кроме того, миофасциальный синдром подавляет сократительную способность мускулатуры, из-за чего мышца теряет свои физиологические свойства и сама может стать причиной следующего витка патологии.
Миофасциальный синдром грушевидной мышцы
Симптомы и признаки, диагностика
Вся симптоматика синдрома грушевидной мышцы делится на локальные симптомы и симптомы сдавления седалищного нерва и соседствующих с ним сосудисто-нервных структур.
Для понимания этого важно обратить внимание на две основные функции грушевидной мышцы, которые лежат в основе большинства случаев синдрома грушевидной мышцы.
Первая — «прижимание» головки бедра к вертлужной впадине тазовой кости (головка бедра с одной стороны и вертлужная впадина — с другой — это и есть тазобедренный сустав). Когда человек лежит или сидит, головка его бедра не прижата к тазу и тазобедренный сустав находится, как бы, «на нейтральной скорости», как стоящий на месте автомобиль с работающим двигателем. Но стоит человеку начать движение — вставать/идти — грушевидная мышца, тут же, включается и плотно прижимает головку бедра к вертлужной впадине — возникает «сцепление». Тем самым «шарнир» тазобедренного сустава приходит в рабочее состояние, активно участвуя в подъеме тела в вертикальное положение или ходьбе.
Функция синергизма с большой ягодичной мышцей — становится наиболее актуальной, когда большая ягодичная мышца, по каким-то причинам, выходит из строя. Тогда, взяв на себя значительную часть работы, грушевидная мышца начинает перегружаться. Всё! Патологические процессы запущены, путь к переутомлению грушевидной мышцы, её спазму и дальнейшему развитию синдрома грушевидной мышцы — открыт. Теперь возникновение болей — это лишь вопрос времени, спустя которое человек начнёт ощущать боль в ягодичной области.
Боль в ягодичной области может быть разной: тянущей, ноющей, «мозжащей», усиливающейся стоя, сидя на корточках или при ходьбе. Но, в любом случае, это — локальные симптомы.
Нелокальные симптомы — это симптомы сдавления седалищного нерва. Для понимания их механизма нужно знать, что грушевидная мышца соседствует с седалищным нервом.
Если рассмотреть ягодичную область послойно, то в самой глубине располагаются кости и связки таза, сверху на них лежит седалищный нерв, а уже над нервом расположена сама грушевидная мышца. Образуется, своего рода, туннель, в котором седалищный нерв находится между костно-связочными структурами и грушевидной мышцей.
Здоровая мышца на нерв не давит. Но, стоит возникнуть патологии и грушевидная мышца, тут же, начнёт спазмироваться, твердеть и прижимать нерв к костно-связочным структурам. Это и есть начало туннельного синдрома или туннельной невропатии. Сдавление седалищного нерва нарушает прохождение по нему импульсов. Каких именно? Поскольку седалищный нерв является смешанным нервом, то есть, в его состав входят, как чувствительные, так и двигательные волокна, то ущемление седалищного нерва приводит к нарушению и чувствительных, и двигательных импульсов. Это проявляется симптомами нарушения чувствительности — «мурашки», «иголочки» и онемение в ноге и двигательными симптомами — «ватность», подкашивание и слабость ноги. Наверняка, вы сталкивались с чем-то подобным, когда «пересиживали» ногу. Но, при синдроме грушевидной мышцы, такие ощущения беспокоят, почти, не переставая. Кроме того пациенту с ущемлением седалищного нерва сложно устоять на пятках или носках.
Кстати, боли по задней поверхности ноги, многие десятилетия, прочно связывали именно с седалищным нервом и называли их ишиалгия или ишиас от латинского названия седалищного нерва — n. ischiadicus (нервус ишиадикус). Современная медицина пересмотрела и существенно расширила представления о возможных причинах такой боли. На сегодняшний день известно более десятка причин, по которым могут возникнуть боли в зоне ягодицы и бедра. Самой известной причиной, кроме синдрома грушевидной мышцы, является корешковый синдром, а также миофасциальный синдром целого ряда мышц.
Методы лечения. Какой врач лечит синдром грушевидной мышцы?
В лечении синдрома грушевидной мышцы применяют комплексный подход. Он включает воздействия на все уровни, вовлеченные в формирование порочного круга болевого синдрома. Первостепенное значение имеют методы местного воздействия на измененные мышечно-фасциальные структуры. Наиболее успешный метод лечения синдрома грушевидной мышцы — это мягкая мануальная терапия. Мануальный терапевт — это врач, который лечит синдром грушевидной мышцы. В мягкое мануальное лечение входит пассивное растяжение мышц. Компрессия болевых миофасциальных точек — надавливание кончиками пальцев на выявленные во время диагностики триггерные точки от нескольких секунд до минуты, с постепенным увеличением силы давления до полного устранение болевого синдрома. Постизометрическая релаксация ПИР — расслабление мышц после их произвольного напряжения. При необходимости — мягкая коррекция позвонков. Проведение глубокого тканевого расслабляющего массажа и др.
Мягкая мануальная терапия является базовым методом лечения синдрома грушевидной мышцы и, в подавляющем большинстве случаев, даёт полноценный лечебный эффект. Однако в запущенных случаях болезни или при наличии сопутствующей патологии целесообразно использовать медикаментозное лечение: нестероидные и стероидные противовоспалительные препараты, миорелаксанты, витамины группы В, производные тиоктовой (альфа-липоевой) кислоты и другие нейротропные препараты, анальгетики, антиконвульсанты, трициклические антидепрессанты, анксиолитики и др.
В восстановительном периоде показано ЛФК.
При лечении вторичного синдрома грушевидной мышцы, наряду с мануальной терапией и методами, описанными выше, необходимо проводить лечение основного заболевания.
Преимущества лечения в клинике «Спина Здорова»
- Гарантия полноценного и квалифицированного лечения. Слово «полноценное» является ключевым в нашей работе.
- Высокая квалификация и большой практический опыт — 30 лет.
- Каждый случай мы рассматриваем индивидуально и всесторонне — никакого формализма.
- Эффект синергии.
- Гарантия честного отношения и честной цены.
- Расположение в двух шагах от метро в самом центре Москвы.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/piriformis-syndrome.
- https://www.doctor-trubetskaya.ru/articles/17/.
- https://www.spinazdorova.ru/we-cure/sindrom-grushevidnoy-myshtsy/.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- Haeser, «Handbuch der Gesch. d. Medicin».