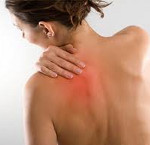
Надрывы мышц в 70% случаев получают люди, которые профессионально занимаются спортом. В зоне риска футболисты, тяжелоатлеты, пловцы, теннисисты и танцоры. Но травмы мышц бывают не только у профессионалов. Обычные люди также сталкиваются с надрывами и микроповреждениями, только часто не знают, как диагностировать и лечить это заболевание.

Основные причины
Зоны, где мышца переходит в сухожилие, наиболее уязвимые. Надрывы чаще всего появляются в спине, бедрах, предплечьях, икрах и плечах. Брюшные мышцы, шея и грудная клетка травмируются намного реже.
Повреждения мышечных волокон вызывают:
- резкие махи и повороты;
- неудобная тренировочная одежда, ограничивающая подвижность суставов;
- слишком короткая разминка перед тренировкой или ее отсутствие;
- слишком интенсивные нагрузки;
- тренировка в состоянии физического или эмоционального истощения.
К надрывам мышц приводят удары, падения и порезы. Риск серьезных повреждений возрастает, если пациент — пенсионер или человек, который недавно перенес инфекционное заболевание. В пожилом возрасте структура мышечных волокон нарушается, и они становятся более восприимчивыми к механическим повреждениям и растяжениям. Похожие изменения происходят в мягких тканях и во время серьезной болезни.
Виды
Надрывы условно делят на два типа:
- продольные;
- поперечные;
Продольные надрывы проходят вдоль волокон. Повреждения такого типа легче поддаются лечению, поэтому восстановление занимает 1-2 месяца. Поперечные надрывы более сложные и серьезные. Регенерация мышц длится в 1,5-2 раза дольше. При поперечном типе повышается риск повторного надрыва или даже разрыва мышечных волокон.
Повреждения также бывают дегенеративными и травматическими. К дегенеративным относятся надрывы, которые появляются из-за частых микротравм мышечных волокон. Этот тип повреждений характерен не только для спортсменов, но и для учителей, парикмахеров, строителей и представителей других профессий, связанных с постоянными нагрузками на какую-то одну часть тела. Например, на руку или бедро.
Травматические надрывы — результат падения или резкого движения. Они делятся на три типа: свежие, несвежие и застаревшие.
Симптомы
Самый распространенный признак надрыва — внезапная и резкая боль в травмированной зоне. Дискомфортные ощущения усиливают при стретчинге (растяжке) и пальпации пострадавшего участка. Боль может сопровождаться спазмами, отеками и гематомами.
Если травмирована верхняя или нижняя конечность, то может ухудшиться подвижность сустава. Человек не сможет разогнуть до конца локоть или выпрямить ногу, сжать пальцы в кулак или удержать мелкий предмет.
Неприятные ощущения при надрывах уменьшаются в состоянии покоя. Если же боль не проходит, а мышцы теряют подвижность, то можно говорить о разрыве волокон. Такие травмы требуют немедленной госпитализации и хирургического вмешательства.
Диагностика

Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12-15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Лечение
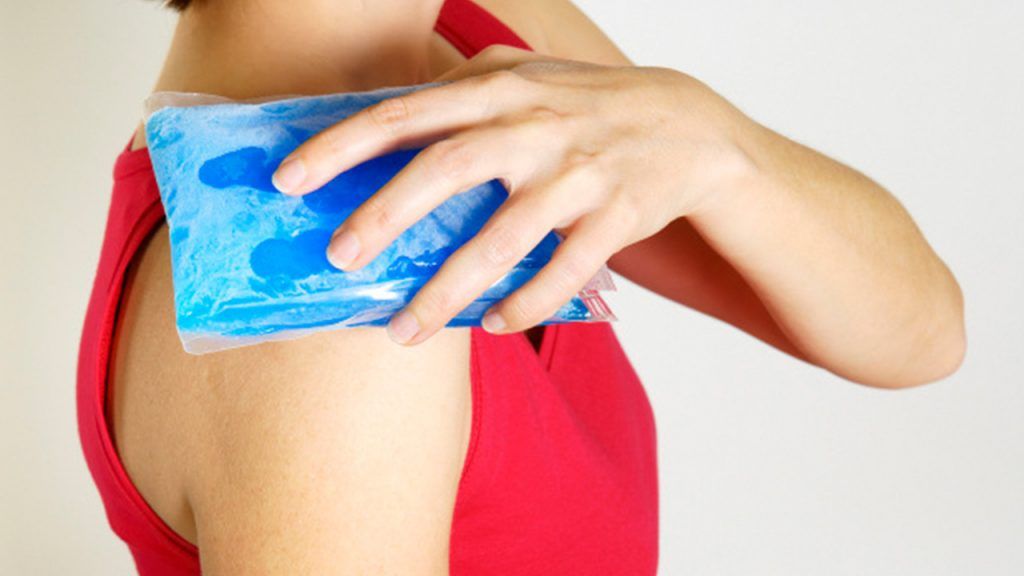
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2-3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2-3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Растяжение мышц спины: симптомы и лечение
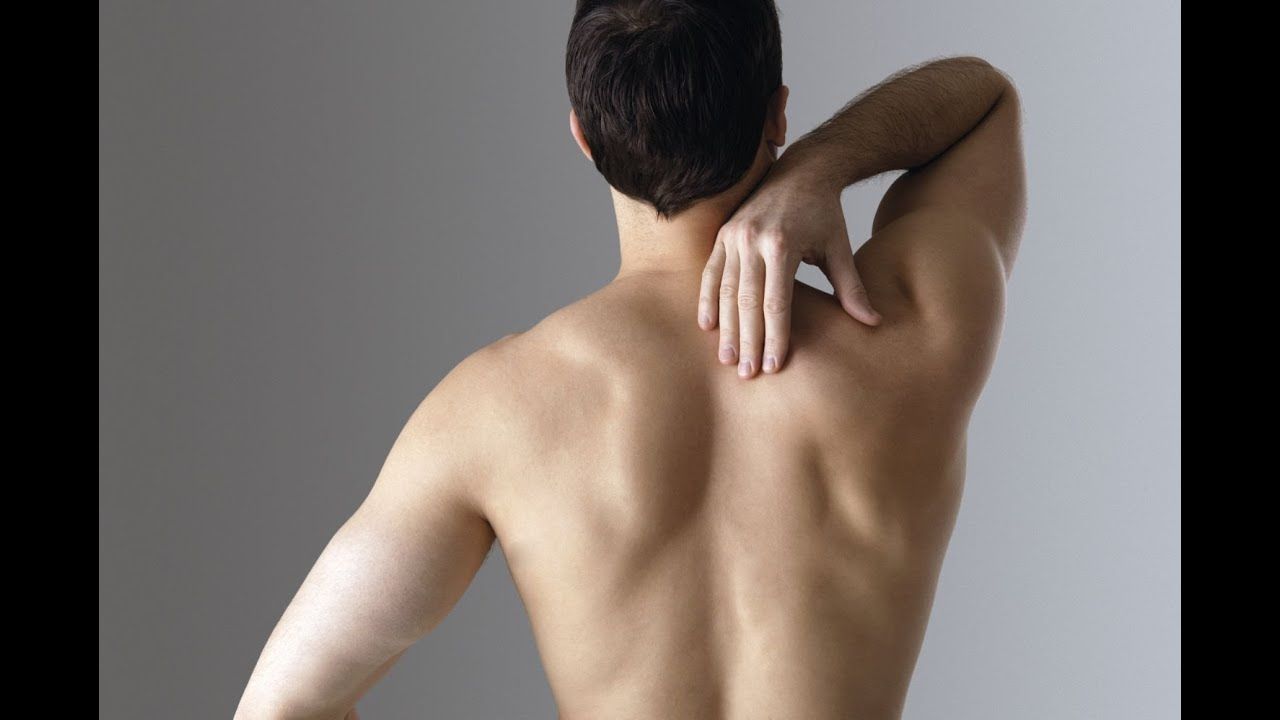
Растяжение мышц спины — распространенное состояние, для которого характерно повреждение мышечных волокон и мягких тканей. Оно сопровождается болью и дискомфортом, усиливающимися при резких движениях. Для восстановления поврежденных структур рекомендуется соблюдать назначения врача, посещать физиотерапию и сеансы остеопатии.
В клинике доктора Длина для всех пациентов с растяжением спины используют комплексное лечение и индивидуальный подход. Совмещение традиционных методов и авторских методик терапии позволяет получить гарантированный результат в улучшении самочувствия пациента.
Основная причина растяжения мышц спины — резкое повышение нагрузки, приводящее к повреждению мышечных волокон и мягких тканей. Такое состояние может возникнуть при занятиях спортом, на работе, связанной с физическим трудом, а также при резких движениях.
Факторы риска для травматизации:
- слабый мышечный каркас, который не может выдерживать интенсивные двигательные нагрузки;
- низкий уровень физической активности, приводящий к неподготовленности опорно-двигательного аппарата;
- травматические повреждения;
- заболевания позвоночника, мышечной системы.
Указанные состояния характеризуются повышенным риском травматизации скелетных мышц, расположенных на спине. При этом у больного возникает характерная симптоматика.
Как проявляется растяжение: признаки и симптомы
Основной признак растяжения мышц — резкий болевой синдром, который сопровождается ограничением подвижности. Больной испытывает трудности при попытках повернуть туловище в сторону или наклониться. Подобная симптоматика связана с рефлекторным спазмом мускулатуры.
Выраженность боли ― от слабо выраженной до интенсивной, при которой какие-либо движения невозможны. Область повреждения может быть отечной, припухшей, покрасневшей при сравнении со здоровыми участками тела. При травматическом происхождении повреждения на коже становятся заметными гематомы.
Болевые ощущения в некоторых случаях распространяются в область паха, ягодиц или бедра. Это связано с раздражением нервных пучков при их повреждении. Если боль локализована, то повреждены только мягкие ткани или мышцы.
Выделяют несколько степеней тяжести растяжения:
- Умеренная степень характеризуется слабо выраженным болевым синдромом, который проходит в течение 2-4 дней.
- Средняя степень тяжести связана с выраженной болью, которая ограничивает подвижность человека, требует обращения за медицинской помощью.
- Тяжелое растяжение мышц приводит к выраженному отеку, кровоподтекам, ограниченности диапазона движений. Симптоматика сохраняется несколько недель. В этот период, пациент нуждается в комплексном лечении.
При растяжении мышц спины, сохранении болевых ощущений более 2 дней, или невозможности совершать движения телом, требуется сразу обратиться за медицинской помощью.
Подходы к лечению
Растяжение мышц спины требует комплексной терапии. В первые 2-3 дня рекомендуется соблюдать постельный режим, полное обездвиживание. Это позволяет избежать прогрессирования повреждений, предупредить осложнения травмы. Холодные компрессы используют для снижения выраженности отеков. Возможно применение обезболивающих, противовоспалительных препаратов.
В клинике практикуются современные методы лечения — мануальная терапия, остеопатия, Ди-Тазин процедуры, кинезиотейпирование и физиотерапевтические методики. Они работают в комплексе, обеспечивая быстрое восстановление поврежденных тканей, исчезновение боли, обретение баланса в движениях.
Ди-тазин терапия
Ди-тазин лечение — авторская методика неинвазивного устранения растяжения мышц и других заболеваний опорно-двигательного аппарата. Она совмещает три вида воздействия: фотодинамическую лазеротерапию, многокомпонентный электрофорез, мануальные техники. Каждый из этих методов обладает своим положительным эффектом на организм:
- Мануальные техники устраняют нарушения мышечного тонуса, обеспечивают нормализацию кровообращения в области повреждения.
- Электрофорез с лекарственными препаратами позволяет стимулировать восстановление поврежденных мышечных волокон, мягких тканей. Используются медикаменты с противовоспалительным, обезболивающим и стимулирующими эффектами.
- Фотодинамическое лечение с введением в организм Фотодитазина. Этот препарат накапливается в месте повреждения. При воздействии на эту область светодиодной установкой молекулы лекарства активируются, стимулируя регенерацию.
Метод Ди-тазин терапии может применяться у пациентов любого возраста. Список противопоказаний минимален. Процедура не используется при наличии у больного доброкачественных или злокачественных новообразований.
Остеопатия
Это современная ветвь медицины, которая отличается от других направлений медицинской помощи комплексным подходом к диагностике и лечению заболеваний. Лучшие остеопаты в нашей клинике учитывают системность организма человека, индивидуальность реакций на любые внутренние и внешние факторы. Благодаря этому врач может установить истинную первопричину патологии, и, устранив ее, добиться полного выздоровления пациента.
В остеопатии и мануальной терапии для воздействия на организм человека врач использует только руки. Это позволяет добиться высокой безопасности при сохранении эффективности лечения. Подобную терапию должен оказывать только специалист, получивший соответствующую базовую подготовку и имеющий опыт лечения таких заболеваний.
Положительный лечебный эффект наблюдается при использовании ЛФК и массажа. Оба метода показаны пациентам вне острого периода растяжения, когда требуется восстановление поврежденных структур. При лечебной физкультуре и массаже улучшается кровоснабжение мышц и мягких тканей, стимулируется их регенерация, что позволяет избежать осложнений и прогрессирования нарушений.
При растяжении мышц возможно использование кинезиотейпирования. Это современная методика профилактики и терапии подобных повреждений, которая активно используется в профессиональном спорте. Тейп — это специальная лента на клейкой основе, накладываемая на область спины специалистом. Благодаря этому приспособлению уменьшается нагрузка на мышечные волокна, сухожилия, связки, мягкие ткани. При самостоятельном кинезиотейпировании эффект может отсутствовать, так как тейпы накладывают определенным образом.
Кроме указанных методик лечения растяжения мышц используют лекарственные препараты, а вне острого периода — физиотерапевтические процедуры. Подобные методики направлены на устранение симптоматики повреждений, в первую очередь боли и воспалительных изменений. В клинике доктора Длина терапия преимущественно основана на современных подходах: остеопатии, мануальной и Ди-Тазин терапии. Их совмещение позволяет быстро убрать у пациентов клинические проявления болезни, постепенно достигнув полного выздоровления.
Почему пациенты обращаются к нам?
Клиника доктора Длина имеет большой положительный опыт лечения растяжений мышц спины. Он стал возможным, благодаря следующим факторам:
- Использование только современных методов диагностики и лечения. Все наши подходы основываются на научных исследованиях. В работе применяются клинические рекомендации российских и зарубежных медицинских сообществ.
- Все специалисты медицинского учреждения проходят регулярное обучение в ведущих центрах остеопатии и мануальной терапии, осваивая новые методики, повышая свою квалификацию.
- Назначение реабилитационных мероприятий, которые позволяют восстановить качество жизни пациента, предупредить рецидивы.
- Индивидуальный подход к каждому пациенту. Растяжение мышц спины часто связано с заболеваниями опорно-двигательного аппарата, внутренних органов или нервной системы. Благодаря остеопатии можно выявить первопричину нарушений, подобрать методы ее устранения.
Для того, чтобы записаться на прием к врачу, позвоните по телефону или оставьте заявку на сайте. Администратор центра свяжется с вами и ответит на интересующие вопросы.
Растяжение мышц спины
Травмы, дискомфортные движения и большие физические нагрузки могут растянуть мышцы спины. Мышечные волокна состоят из гибких соединений, которые при необходимости растягиваются, позволяя спине двигаться.
Возникновение разрывов и микротравм сопровождается сильной болью, ограничивающей движения. Требуется диагностика и комплексное лечение, после которого исчезают боли и другие неприятные симптомы.
Растяжение мышц спины: симптомы
Скрученные мышцы спины вызывают острую стреляющую боль, которую многие люди принимают за проблемы со спиной. Для мышечной боли характерны следующие симптомы:
- Боль локализуется в одной точке, при пальпации которой ощущается сокращение и твердость мышцы.
- Неприятные ощущения возникают постоянно, даже в состоянии покоя, усиливаясь при малейшем движении.
- На месте растяжения образуется гематома, кожа приобретает характерный серый или серо-фиолетовый оттенок.
- Отечность и припухлость кожи в центре боли.
- Скованность и ограничение движений.
В том случае, если растяжение мышц спины имеет большие очаги, основные симптомы могут дополняться такими проявлениями, как:
- высокая температура;
- тошнота и рвота с продолжительной болью;
- проблемы со сном;
- повышенная утомляемость, раздражительность.
Растяжение мышц спины: степени растяжения
Интенсивность проявления боли напрямую зависит от степени растяжения:
- Первый — боль умеренная, ограничивающая, появляется периодически и проходит через несколько дней.
- Второй — сопровождается микротрещинами в мышечных волокнах, боли постоянные, болезненные, спастические, амплитуда движений снижена.
- В-третьих, в месте разрыва фибрина возникает кровотечение, приводящее к образованию гематомы, требующей длительного комплексного лечения.
Для этого нужна профессиональная помощь, отсутствие которой может привести к неправильному соединению мышечных волокон, что провоцирует развитие хронического воспалительного процесса.
Растяжение мышц спины: первая помощь
Травма мышц спины приводит к тому, что прилегающие мышцы сокращаются, усиливая симптомы паралича. Важно как можно скорее устранить спазм и боль, для чего используются следующие рекомендации:
- Положите пострадавшего на ровную поверхность, максимально расслабив спину.
- Приложите к месту боли сухой холод, это поможет уменьшить боль и уменьшить очаг воспаления.
- Дайте пострадавшему таблетку любого болеутоляющего, имеющегося в аптечке.
Многие люди не знают, что делать при растяжении мышц спины, поэтому прибегают к подручным средствам для устранения боли. Самолечение может быть чревато такими последствиями, как разрыв мышечного волокна, что может потребовать хирургического вмешательства.
Диагностические мероприятия
Клинические симптомы растяжения связок, особенно 3 стадии, аналогичны симптомам многих заболеваний позвоночника, поэтому потребуется комплексная диагностика, включающая:
- Медицинский осмотр и сбор первичного анамнеза — врач пальпирует очаг боли, оценивая рефлекторные сокращения мышц.
- Рентгенография — показывает целостность позвоночника и остистых отростков, помогает определить наличие перелома.
- Магнитно-резонансная томография и компьютерная томография — используются в спорных ситуациях, когда растяжение связок связано с аномалиями в позвоночнике.
Ключевой диагностической задачей является сравнение клинических симптомов с результатами аппаратной диагностики, исключающей возможность нарушения целостности кости. Отличить растяжение связок позвоночника от других патологий опытный специалист сможет на основании данных предварительного обследования.
Рентген показывает целостность позвоночника
Степени тяжести растяжения
Есть 3 степени скручивания, каждая со своими характеристиками.
Начальная степень возникает из-за дискомфортных и резких движений, а также резкой нагрузки на спину. Сопровождается умеренной болью, полностью исчезающей через 3-4 дня.
Этап 2 характеризуетсязаметное сокращение мышц, которое не дает вам двигаться или наклоняться. Острая боль возникает в результате частичного разрыва волокон, сопровождающегося гематомой и припухлостью. Для восстановления поврежденных участков необходимо комплексное лечение.
Третья степень — самая тяжелая и болезненная, поскольку включает разрыв мышцы. Образуются большие гематомы, мышцы становятся плотными и жесткими, появляются синяки. Обширные разрывы требуют искусственного восстановления целостности и длительного процесса реабилитации.
Лечение растяжения мышц спины
Терапия зависит от степени растяжения, а также от наличия сопутствующих патологий. Первый этап не требует применения специальных препаратов. Достаточно нанести на очаг боли охлаждающие мази, которые помогают ускорить регенерацию поврежденных волокон. Наиболее эффективными из них являются:
- Финалгон;
- Вольтарен;
- Быстром-гель;
- Найз-гель;
- Диклофенак.
После 2-3 дней отдыха и применения противовоспалительных мазей растяжение уйдет.
Гель Nais устраняет боль и ускоряет регенерацию
В основе лечения растяжения мышц позвоночника 2 степени лежит комплексная фармакотерапия, в которую входят следующие группы препаратов:
- Нестероидные противовоспалительные препараты: Нимесулид, Диклофенак, Наклофен.
- Комбинированные обезболивающие: Лорноксикам, Кеторолак.
- Мази и кремы для наружного применения: Троксевазин, Лидокаина, Меновазин, Кетопрофен.
- Миорелаксанты: Сирдалуд, Баклофен, Мидокалм.
В первые дни, когда симптомы растяжения мышц спины особенно болезненны, используются мази с охлаждающим и охлаждающим действием. Позже можно нанести согревающие кремы, которые вызовут дополнительный прилив крови к пораженному месту.
Для ускорения процесса регенерации поврежденных волокон пациенту рекомендуется носить специальный корсет, максимально ограничивающий подвижность. Через 10-12 дней, когда острая боль утихла, в курс лечения следует включить комплекс ЛФК, с помощью которого мышцы постепенно восстанавливают силы и привыкают к нагрузке.
Растяжение связки с разрывом, характерное для III стадии, требует хирургического вмешательства. Вырезают поврежденные части мышцы, а здоровые сшивают. Реабилитационный период 3-5 недель. Комбинированные обезболивающие и нестероидные противовоспалительные препараты помогают облегчить боль.
Реабилитация после операции включает:
- Физиотерапевтические процедуры: магнитотерапия, бальнеотерапия, лечебный электрофорез, вибромассаж, душ Шарко.
- Лечебные упражнения: аквааэробика, тренажерный зал, йога, калланетика.
- Массаж для снятия мышечного напряжения.
- Соблюдение диеты с упором на белковые продукты.
Физиотерапия и лечебная физкультура положительно влияют на мышцы спины, нормализуя и ускоряя их обменные процессы. Это, в свою очередь, поддерживает регенерацию мышц и позволяет туловищу снова стать полностью подвижным.
Упражнения для укрепления мышц спины
Лечебную физкультуру рекомендует врач-реабилитолог, а все упражнения подбираются индивидуально с учетом характера травмы и возраста пациента. Первые три дня лечебной физкультуры посвящены разогреву мышц, после чего можно начинать полную программу, постепенно увеличивая нагрузку.
Самыми эффективными упражнениями для укрепления мышечного корсета спины являются:
- Опоры — пройдите 1-2 шага к спинке стула, положите руки на спинку и медленно опустите руки на стул.
- Вращение туловища — ноги на ширине плеч, руки поставлены на пояс и медленно вращают туловище, сохраняя нижнюю часть тела неподвижной.
- Пловец — лежа на животе, вытянув руки и ноги в линию, имитируйте плавание, максимально отрывая руки и ноги от пола.
- Ходьба и бег на месте.
Некоторые упражнения могут иметь противопоказания, поэтому заранее проконсультируйтесь со специалистом. Категорически запрещается использовать ЛФК при первых видимых улучшениях здоровья, которые могут вызвать дополнительные травмы.
Симптомы и проявления вывиха мышц спины зависят от характера травмы и степени повреждения. Эти функции необходимыпри выборе метода лечения.Специалист подскажет, что делать при вывихе позвоночника.В домашних условиях можно оказывать только первую помощь.Мазь от перекрута позвоночника и другие препараты подбираются с учетом индивидуальных особенностей организма.
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- https://medcentr-plus.ru/nadryvy-myshts/.
- https://doctordlin.ru/treatment/rastyazheniye/.
- https://mdc51.ru/rastyazhenie-myshc-spiny.html.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.